Бледная трепонема является возбудителем заболевания паренхиматозный кератит или сифилитический. Болезнь имеет в большинстве случаев врожденную этиологию, бактерии, провоцирующие сифилис, попадают в глаза в период внутриутробного развития. Поражение роговой оболочки может вызывать значительный вред. В случаях отсутствия лечения приводит к неизбежной потере зрения.
Механизм заражения и развития болезни
Паренхиматозный кератит в подавляющем количестве зафиксированных случаев этого недуга, инфицирование происходит на стадии утробного развития от матери к ребенку. При этом вирус может быть не в реактивном состоянии, а находиться в латентной форме и передаваться из поколения в поколение. Зачастую связано с причиной несформированного иммунитета у ребенка. Сифилитический кератит реже встречается у взрослых людей.
Ученые полагают, что внутриутробное инфицирование бактериями класса Spirochetes, приводит к врожденным патологиям:
- аномальное строение зубов;
- искажение носовых хрящей;
- образование рубцовой ткани около рта и носа;
- деформация голени «саблевидность»;
- частичная, полная потеря слуха;
- выпуклость лобных бугров.
Причины формирования заболевания
Паренхиматозный кератит до конца не изучен. Есть 2 две основных теории развития этого недуга.
Одни предполагают, что бактерии-спирохеты находятся в глазном яблоке с момента заражения и пребывают в латентной форме всю стадию развития внутри утробы матери. Через некоторое время после рождения, вредные организмы начинают погибать, чем и вызывают воспалительные процессы в роговице. Что приводит к таким последствиям, как:
- отслоение стекловидного тела;
- повреждения глазного нерва.
Остальные врачи полагают, что после рождения спирохеты не погибают, они остаются в латентной форме и ждут благоприятных условий для размножения. В таком случае механические повреждения, инфекционные заболевания, а также долгий стресс для организма и иммунной системы могут запустить кератит.
Вернуться к оглавлениюСимптоматика и схема развития

Кератит не имеет монотонной клинической картины, впрочем, как и у обычного сифилиса. Симптоматика может быть цикличной, поражая в большинстве случаев оба глаза. Болезнь протекает без язвообразования, при этом возможно полное восстановление прозрачности глаза. Общая клиническая картина выглядит, так:
- светочувствительность;
- умеренная слезоточивость глаз;
- падение уровня зрения;
- общее недомогание и температура;
- образование в лимбе ярко-красных сосудов;
- возникновение на внешней оболочки воспаленных участков;
- нарастающие боли.
3 стадии развития
Врачи сформировали основную схему развития заболевания, что описывает симптоматику присущую каждому этапу протекания болезни. Основные формы разделены на инфильтрационную, васкуляризационную и завершающую стадию рассасывания. Благодаря этим формулировкам, врачи могут более точно определить правильное лечение для того или иного этапа болезни.
Вернуться к оглавлениюИнфильтрационная

В начальной форме заболевания происходит поражение наружной части роговицы, больного начинает беспокоить светочувствительность, это обуславливается началом воспалительного процесса. Развитие предполагает появление инфильтратов на глазном яблоке, состоящих из полос или точек бело-серого оттенка. Поверхностная оболочка деформируется из-за образования отека. Период инфильтрации длится до 4 недель, происходят массовые разрывы в сосудистой оболочке. Наблюдается формирование новых кровеносных сосудов. Сочленение роговицы и склеры становится отечным, увеличивается плотность наружной оболочки в 1,5 раза. Происходят внешние изменения, снижение прозрачности оболочки и сужение зрачка.
Вернуться к оглавлениюВаскуляризация
Период длится до 8 недель. Обуславливается полным поражением внешней оболочки глаза. Новообразования в виде сосудов оплетают всю роговицу и дают ей кровяной оттенок. При исследовании обнаруживают перилимбальное сплетение, из-за патологического увеличения пограничной мембраны, проявляются складчатые образования. Происходит отложение на задней стенке роговицы (преципитаты), которые могут повлиять на проникновение влаги внутрь оболочки глаза.
Вернуться к оглавлениюСтадия рассасывания
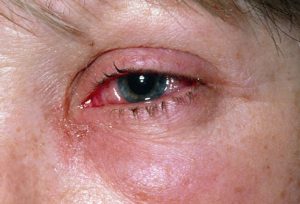
Форма течения паренхиматозного кератита обусловливается полным или частичным устранением всей симптоматики. Протекает медленно, может занимать до 2 лет. Произвольное устранение симптомов кератита, происходит в обратном порядке его развитию. Обычно протекает в таком порядке:
- очищение премембральной части, позже его центра;
- утончение оболочки роговицы, разглаживание складок, оболочка становится более прозрачной;
- рассасываются преципитаты;
- полностью или частично спадает отек.
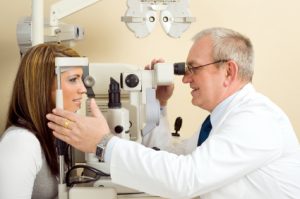
Диагностика
Постановку диагноза осуществляет врач-офтальмолог. Наряду с полученными результатами, определением причины и стадии паренхиматозного кератита, врач может определить лучшую схему лечения для пациента. Собирается семейный анамнез и проводиться ряд диагностических мероприятий, как:
- анализ крови;
- биомикроскопия;
- офтальмоскопия.
Лечение кератита
Больного наблюдают врач-офтальмолог и венеролог, таким образом добиваются максимально эффективного лечения для пациента. Назначаемые препараты для каждого сугубо индивидуальны, берутся во внимание физиологические особенности, стадия и причина развития кератита. Общая система лечения происходит с назначения йодистых препаратов. За этим следует применение противосифилитических средств.
Используют процедуры физиотерапии, также:
- УВЧ;
- электрофарез;
- парафиновые аппликации.
Назначаются обезболивающие препараты, ртутные мази и другие средства в зависимости от тяжести кератита. Для каждого пациента срок и схема лечения, индивидуальна. Врачи настоятельно советуют при первых же проявлениях симптоматики, нужно обратиться к специалисту и начать лечение. Это поможет избежать серьезных осложнений и сохранить зрение.







