Внутриутробные поражения глаз приводят к инвалидизации и слепоте у детей раннего возраста. Врожденная катаракта появляется из-за действия на плод тератогенных факторов и вследствие генетических мутаций. Такое помутнение хрусталика, частичное или полное, влияет на качество зрения. Диагностика заболевания у малышей затруднена. Если вовремя его не распознать, изменения зрительного анализатора необратимы. У патологии не существует медикаментозного лечения и для прогноза важно своевременное оперативное вмешательство.
Причины развития
От этиологии (первопричины) зависит как будет развиваться катаракта и ее вид. Вид болезни определяет прогноз. Факторы риска можно разделить на 3 группы, представленные в таблице:
| Группа | Причины | Виды катаракты | |
| Инфекционная | Группа TORCH | Корь | Передняя, задняя, веретенообразная, зонулярная |
| Краснуха | |||
| Герпес | |||
| Пленчатая | |||
| Сифилис | |||
| Генетическая | Доминантный тип наследования, комбинирована с другими пороками развития | Центральная, звездчатая | |
| Вторичная | Сахарный диабет, галактоземия, болезнь Вильсона, остатки хориоидальной артерии | Передняя, задняя, шаровидная, зонулярная | |
Вне зависимости от причины, которая приводит к помутнению, развивается врожденная катаракта одинаково. Из-за действия тератогенного фактора на этапе формирования зрительного аппарата (в первый месяц эмбриогенеза) наблюдается нарушение отделения хрусталикового пузырька от эктодермы. Это патогенез недоразвития всего хрусталикового аппарата.
Если инфекционные или токсические факторы действовали во втором триместре либо на протяжении беременности нарушалось питание линзы (обменные заболевания плода) химическое равновесие растворимой и белковой фракции органа разрушается. Вследствие этих процессов нерастворимая фракция приводит к непрозрачности анатомического образования.
Вернуться к оглавлениюРазновидности помутнения хрусталика
Большое количество разнообразных факторов, которые провоцируют развитие болезни, обуславливают полиморфность патологии. Классификация форм представлена в таблице:
| Вид | Клиническая картина |
| Передняя | Помутнения локализованные на передней капсуле |
| Задняя | Поражена только задняя капсула |
| Зонулярная | Серо-белые включения на заднем полюсе ядра |
| Веретенообразная | Тонкое веретено от переднего до заднего полюса |
| Центральная | Шаровидное, диаметром 2 мм в центре |
| Пленчатая | Хрусталик светло-серый, с течением массы разжижается, сморщиваются |
| В центре может плавать мелкое темное ядро | |
| Звездчатая | Патологическое напыление в области эмбриональных швов |

Существует классификация по степени снижения зрения (I-III степень). Выделяют врожденный и внутриутробный тип. В первом случае болезнь наследуется от родителей, а во втором обусловлена действием повреждающих факторов. Помутнение хрусталика может быть в одном глазу или поражать обе стороны. Некоторые формы только двусторонние, например, пленчатая катаракта у детей, сформированная на фоне врожденного сифилиса.
Вернуться к оглавлениюОт вида, локализации и обширности заболевания зависит тактика лечения и прогноз для пациента.
Симптоматика
Врожденная катаракта глаза у детей тяжело поддается диагностике. Основной субъективный симптом — снижение или отсутствие зрительных функций. Наличие его достоверно определяют с 2—3 месяцев, когда малыш начинает следить за яркими предметами. В редких случаях (при центральном, пленчатом типе) у ребенка невооруженным глазом отмечается молочно-белое затемнение на фоне радужки. Косоглазие и нистагм (ритмичные движения глазного яблока в вертикальном или горизонтальном направлении) могут указывать на одностороннее отсутствие зрения. При недоразвитии хрусталикового аппарата и сопутствующем подвывихе отмечают факоденез (его дрожание).

Чтобы не пропустить глазные симптомы у новорожденных, неонатологи еще в родильном доме проверяют наличие зрачкового рефлекса, объем движения глазных яблок. У малышей без сопутствующих патологий плановая консультация окулиста назначается в 3 месяца. При рождении недоношенного ребенка консультация офтальмолога проводится ежемесячно.
Вернуться к оглавлениюМетоды диагностики
Помутнение хрусталика у малышей диагностируют еще в антенатальном периоде с помощью УЗИ-скрининга. Уже во втором триместре можно отметить изменения в хрусталиковом аппарате. При подозрении на развитие болезни важны анамнестические данные: наличие инфекций, генетические мутации в семье. Предварительный диагноз выставляется до рождения. Врач подтвердит его только после рождения ребенка. У взрослых существуют неспецифические методы диагностики: визиометрия (определение остроты зрения), тонометрия, биомикроскопия. Для малышей доступны только инструментальные способы. Основным считается исследование в проходящем свете с помощью щелевой лампы. Для его адекватного проведения необходим векорасширитель и определенный тип аппаратуры, предназначенный для новорожденных.
Дополнительный метод диагностики — офтальмоскопия. Этот метод позволяет определить сопутствующие заболевания, обследовав глазное дно. Не информативен при обширных помутнениях, так как при непрозрачных оптических средах детали не просматриваются. УЗИ-диагностика достоверный и безопасный метод определения болезней хрусталика, однако выполнять его можно не более чем раз в 6 месяцев.
Вернуться к оглавлениюЛечение патологии
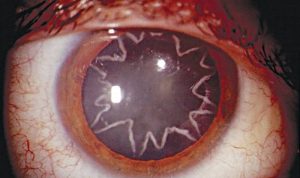
Врожденная катаракта определенных форм, не сопровождаются снижением зрения и субъективными симптомами. Она может быть выявлена случайно. Эти виды лечить не нужно:
- передняя и задняя при диаметре до 2,5 мм;
- центральная;
- звездчатая;
- точечная катаракта.
У этих пациентов рекомендовано динамическое наблюдение, витаминотерапия, так как операция может нанести больше вреда, чем пользы.
Единственное лечение врожденной катаракты — оперативное. Стандартная факоэмульсификация (ФЭК) выполняется в первые месяцы жизни, в осложненных случаях применяют ленсвитрэктомию — удаление хрусталикового аппарата вместе со стекловидным телом. До достижения ребенком 8—10 лет замена хрусталика на интраокулярную (ИОЛ) линзу нецелесообразна, так как есть вероятность роста глаза и изменения рефракции. На протяжении этого времени пациентам рекомендовано пользоваться очками.
Вернуться к оглавлениюПрогноз и меры профилактики
Если маленькому пациенту в первые 6 месяцев жизни не сделать операцию прогноз по сохранению зрения неблагоприятный. Обуславливается тем, что нервные связи зрительного анализатора с мозгом формируются сразу после рождения, путем «тренировки» клеток сетчатой оболочки светом. Если этого не происходит нервная ткань отмирает и восстановить ее уже невозможно.
Профилактикой является стандартный скрининг беременных (ВИЧ, RW). Скомпрометированных по инфекционной патологии лиц следует обследовать на TORCH-инфекции. Необходима генетическая консультация будущих матерей, у которых в семье были случаи врожденной катаракты. Важна своевременная ультразвуковая диагностика состояния плода. При подозрении на инфекционные или обменные болезни возможны множественные пороки развития. Это показание к прерыванию беременности.



 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)


