Возникает диабетическая ангиопатия сетчатки в результате сопутствующего к сахарному диабету (СД) воздействия на организм человека различных раздражающих факторов и заболеваний, нарушающих нормальное состояние сосудистой стенки. При этом поражаются преимущественно сосуды мелкого калибра. У пациента значительно снижается острота центрального зрения, а также нарушается восприятие цветов и форм окружающих предметов. Лечение заключается в коррекции уровня сахара и устранении влияния других факторов риска.
От диабетического поражения страдает венозная сосудистая стенка.
Причины и патогенез
Ангиопатия сетчатки обоих глаз при диабете возникает вследствие действия на организм человека таких факторов:
- курение;
- употребление алкоголя;
- несоблюдение диеты;
- недосыпание;
- переутомление;
- нарушение режима дня;
- частые стрессы;
- употребление определенных медикаментозных препаратов;
- гипертоническая болезнь;
- атеросклероз;
- гипотония;
- сколиотические изменения шейного отдела позвоночника;
- вегето-сосудистая дистония;
- ожирение;
- начальная катаракта;
- гормональный дисбаланс;
- интоксикация;
- наследственная предрасположенность;
- преклонный возраст пациента;
- травма.
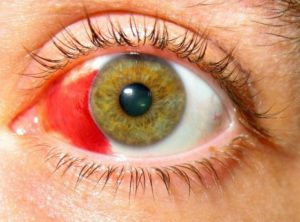
Диабетическая ретинопатия представляет собой микроангиопатию, при которой страдают преимущественно сосуды мелкого калибра. Заболевание приводит к разрушению их стенок и повышенной проницаемости для крови, что вызывает набухание окружающих тканей и сужение просвета, которое препятствует нормальному току крови. Если такое нарушение наблюдается на протяжении длительного времени, то может развиться гипоксия тканей макулы и их отмирание. Кроме этого, сосудистые стенки теряют свою эластичность и часто лопаются, что провоцирует микрокровоизлияния на поверхности глазного дна.
Вернуться к оглавлениюСимптоматика
Диабетическая ангиоретинопатия вызывает возникновение у пациента таких характерных клинических признаков:
- метаморфопсия;
- искажение цветов;
- снижение остроты центрального зрения;
- боль в глазных яблоках;
- жжение и резь;
- невозможность работы с мелкими предметами;
- пелена перед глазами;
- появление молний и бликов;
- слезотечение;
- носовые кровотечения;
- нарастание близорукости;
- светобоязнь;
- покраснение конъюнктивы.

Для заболевания характерно постепенное нарастание симптоматики, при этом пациент может не отмечать времени появления нарушения зрения. Сначала в области центрального участка появляются зоны с отсутствием возможности видеть. Это обусловлено отмиранием светочувствительных клеток макулы. После этого наблюдается искажение формы и цвета окружающего мира, а также неспособность видеть мелкие предметы. Классификация ретинопатии включает сухую и влажную форму, которые определяются особенностями патогенеза болезни.
Вернуться к оглавлениюМетоды диагностики
Заподозрить диабетическую ангиопатию можно по присутствующим у пациента характерных для этой патологии симптомов. Кроме этого, рекомендуется выполнение офтальмоскопии, которая дает возможность оценить состояние глазного дна, а также венозной и артериальной сети, питающей сетчатку. Необходимо определить остроту зрения, внутриглазное давление и исследовать видимые поля зрения. Рекомендуется провести ультразвуковую диагностику, компьютерную томографию и ангиографию глазных яблок. Важно сдать общий и биохимический анализ крови.
Вернуться к оглавлениюЕсли ангиопатия диабетического генеза, то важно постоянно контролировать уровень сахара в крови.
Особенности лечения

Терапия заболевания заключается во влиянии на патогенез диабетической ангиопатии, что позволяет прекратить повреждающее действие высокого уровня сахара на сосудистую стенку артерий и вен сетчатки. Основой лечения является диета и прием гипогликемических препаратов. Эти мероприятия направлены на недопущение скачков глюкозы в крови. А также показано использование медикаментозных средств, что защищают сосудистую стенку от повреждений, обладают антиоксидантным и регенерирующим действием. В тяжелых случаях лечить ангиопатию можно с применением лазерной коагуляции. Она позволяет предотвратить потерю зрения за счет отслойки сетчатки. С этой целью макулу прикрепляют к подлежащим тканям. Необходимыми являются средства физиотерапевтического воздействия, такие как магнитотерапия, цветотерапия и иглорефлексотерапия.
Вернуться к оглавлениюЛечение препаратами
Для устранения ангиопатии назначаются препараты, укрепляющие сосудистую стенку и способствующие расширению просвета артерий, питающих макулу, таких как «Аскорутин», «Троксевазин» и «Трентал». А также показано применение веществ, что препятствуют формированию тромбов, улучшающие метаболизм и скорость обменных процессов. Чтобы улучшить кровообращение в сетчатке проводят уколы препаратом «Луцентис». Необходимы венотоники и прием витаминно-минеральных комплексов, содержащих лютеин.
Вернуться к оглавлениюОперативное вмешательство

При диабетической ретинопатии проводятся малоинвазивные хирургические вмешательства и открытые операции. Все они направлены на укрепление тканей сетчатки и их припаивание к подлежащим тканям, что помогает предотвратить отслойку макулы и сохраняет пациенту зрение. Чаще выполняется лазерная коагуляция, которая не требует подготовки и длительного периода реабилитации после процедуры.
Вернуться к оглавлениюДиетическое питание
Больным диабетической ретинопатией рекомендовано исключить из рациона жирные сорта мяса и отказаться от приготовления пищи на животном жиру. Вредными будут жареные, копченые и соленые блюда. Необходимо отдавать предпочтение вареной и приготовленной на пару пище. Важно употреблять овощи и фрукты, богатые витаминами и микроэлементами.
Вернуться к оглавлениюСахарный диабет второго типа лечит правильное питание.
Меры профилактики
Предотвратить осложнения, которые вызывает диабетическая ангиоретинопатия можно, если своевременно лечить патологию. А также необходимо вести активный образ жизни, избегать стрессов и отказаться от вредных привычек, ограничить употребление жирной, жареной и острой еды. Важно не переутомляться и поддерживать нормальный уровень сахара в крови и невысокое артериальное давление.




 (2 оценок, среднее: 4,50 из 5)
(2 оценок, среднее: 4,50 из 5)


