Особенно опасными в офтальмологической практике являются гнойные заболевания придатков глаза. Флегмона века возникает вследствие многих причин. Но основным этиологическим фактором является инфекционный агент. Патология осложняется распространением возбудителя на глубокие участки зрительного органа с дальнейшей утратой зрения. С диагностической целью применяются лабораторные и инструментальные методики. Лечение состоит в иссечении флегмонозного очага и применении антибиотикотерапии.
Флегмона верхнего или нижнего века часто приводит к вовлечению в патологический процесс всех структур глазного яблока и следующему за этим амаврозу — полной слепоте.
Причины заболевания
Флегмона века возникает в результате таких патологий:
- Травма. Травматизация мягких тканей периорбитальной области приводит к образованию микротрещин, через которые с поверхности кожных покровов проникают микроорганизмы.
- Ранения внутренней стороны века. Они появляются при попадании в глаз инородного тела. При этом вглубь орбиты проникают золотистый стафилококк, пиогенный стрептококк и другие бактериальные агенты.
- Наличие на глазу и в рядом расположенных областях фурункулов и карбункулов. Эти образования являются первичными гнойными очагами.
- Глазной ячмень.
- Гнойные заболевания оториноларингологических органов. К таковым относятся хронический синусит, фарингит, ларингит, этмоидит, гайморит, фронтит или отит.
- Осложнения других патологий — менингита, сепсиса.
Симптоматика болезни
Для нагноения глазного яблока характерны такие клинические симптомы:
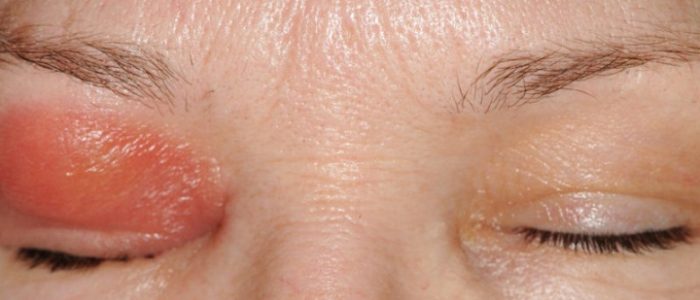
- Гиперемия. Это покраснение кожных покровов над областью воспаления и нагноения.
- Отечность тканей. Когда в глазной оробите и прилегающей подкожно-жировой клетчатке скапливается гной, эта область увеличивается в размерах, становится пастозной.
- Местная гипертермия. Температура повышается локально, над очагом воспаления.
- Общая гипертермия. Организм способен давать генерализованную реакцию в ответ на локальный воспалительный процесс. Чаще температура повышается до субфебрильных цифр.
- Болезненные ощущения в области поражения.
- Плотные кожные покровы в месте локализации воспалительного процесса, а также над областью вокруг.
- Общая интоксикация организма. Она проявляется в головокружении, головные боли, слабости и тошноте.
- Хемоз. Этим медицинским термином обозначается отечность конъюнктивальных складок.
- Снижение остроты зрения и уменьшение угла обзора.
- Расстройство глазодвигательных мышц. Оно возникает как в следствии воспаления офтальмологических мускулов, так и в результате поражения оптических нервов.
Диагностика недуга

С диагностической целью используют ряд анамнестических, лабораторных и инструментальных методик:
- Опрос пациента. У больного выясняют, были ли у него прежде воспалительные процессы органов зрения, травмы, инфекционные заболевания, аутоиммунные патологии.
- Общая термометрия.
- Измерение остроты зрения с помощью таблицы Сивцева.
- Определение угла обзора посредством периметрических дуг.
- Офтальмоскопия. Осмотр в свете щелевой лампы дает понятие о состоянии глазного дна, зрительного нерва, стекловидного тела, радужки, зрачка, сосудистой сетки и роговицы.
- Общий анализ крови. Лейкоцитоз со сдвигом формулы влево и ускорение оседания эритроцитов являются свидетельством наличия воспалительного процесса.
- Бактериоскопия гнойного отделяемого из слезной железы. При изучении препарата в свете микроскопа удается разглядеть тела микроорганизмов.
- Бактериологический метод. При посеве на питательные среды вырастают характерные микробные культуры. Оценивая их, лаборант делает заключение о том или ином виде патогенов.
- Определение чувствительности микроорганизмов к антибактериальной терапии. Эта методика помогает определить природу возбудителей и правильно подобрать антибиотикотерапию.
Лечение патологии
Лечить гнойное воспаление в глазу нужно по классическому принципу Пирогова: «Там, где гной, рассеки и эвакуируй содержимое».
Лечение заболевания заключается в обезболивании места поражения, рассечении участка кожи, под которой находится гной, и в применении антибактериальных препаратов. Если у больного лихорадка, ему снижают температуру с помощью «Анальгина», «Димедрола» или «Папаверина». Эта комбинация препаратов называется литической смесью. Если же у пациента выражен болевой синдром, ему внутривенно или внутримышечно вводятся нестероидные противовоспалительные препараты. Для постановки венозного доступа производят катетеризацию периферических вен. Это облегчает поступление необходимых препаратов в кровеносное русло. Для увеличения объема циркулирующей крови пациенту выполняют инфузии натрия хлорида или 5%-й глюкозы. Таким образом предупреждают шоковые состояния. Когда выполняется рассечение места флегмоны и эвакуация гноя, в образовавшуюся раневую полость закладывают бактерицидную мазь.



 (3 оценок, среднее: 4,67 из 5)
(3 оценок, среднее: 4,67 из 5)


