К лазерным методам восстановления остроты зрения относится ФРК — фоторефракционная кератэктомия. Это малоинвазивная методика, которая подразумевает фотохимическое влияние на роговицу, вследствие чего улучшаются рефракционные способности глаза. Малоинвазивное вмешательство исключает механическое повреждение глазного яблока, что расширяет круг его применения. Важно знать, когда можно применять такую операцию и возможные последствия после нее.
Показания
Фоторефрактивная кератэктомия используется для улучшения остроты зрения. Но есть пределы, когда ее использование целесообразно:
- миопия от -1 до -6 дптр.;
- гиперметропия +1-+3 диоптрии;
- астигматизм от -0,5 до -3 дптр.
Вернуться к оглавлениюВ журнале «Новое в офтальмологии» опубликованы результаты применения фоторефракционной кератэктомии пациентам со значительными отклонениями зрения, отличающихся от значений, показанных к операции. Результаты показали ухудшение рефракции, что подтверждает необходимость следовать точным показаниям.
Как готовиться?
Рефракционные операции относятся к амбулаторным процедурам, поэтому больной не должен находиться в стационаре после вмешательства. Нет необходимости общего наркоза, поэтому используют местное обезболивание глазными каплями. Перед ФРК проводят множество исследований для программирования специального лазера под конкретного пациента. Подготовка также включает психологический настрой больного, поскольку во время коррекции зрения он находится в сознании.
Вернуться к оглавлениюПроведение
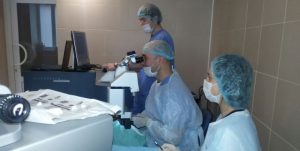
Лазерная хирургия подразумевает использование специальной установки, которая выполняет фотохимическую абляцию — испарение части роговицы для изменения угла преломления глазом световых лучей. Пациент располагается в положении сидя ниже лазерной установки с заброшенной назад головой. Фоторефракционная кератэктомия длится не более 10 минут при условии, что больной будет неподвижный.
Вернуться к оглавлениюЭтапы процедуры
Операция ФРК включает следующие шаги:
- Введение в глаз раствора «Лидокаина». Дозировка индивидуальная для каждого больного.
- С целью фиксирования глаза и предотвращения моргания, устанавливается векорасширитель.
- Над глазом располагается лазер и находится центр роговицы, сведения о котором записываются системой для дальнейшего выполнения процедуры.
- Пациент должен неподвижно смотреть на красную точку.
- С роговицы полностью снимается верхний слой с помощью механического или химического метода.
- Выполняется абляция, модификация которой зависит от причины выполнения ФРК:
- при миопии кривизну уменьшают;
- если гиперметропия, делают острый угол для увеличения кривизны;
- при астигматизме роговицу выравнивают соответственно изменениям.
- Глаз обрабатывается специальным антисептическим раствором.
- Вводят антибактериальное средство и специальную лечебную мягкую линзу.
Послеоперационный период
Эксимерлазерная кератэктомия подразумевает удаление части роговицы, поэтому необходимо время для восстановления поврежденных клеток. Непосредственно после процедуры больной несколько часов находится под присмотром врача. При отсутствии признаков инфицирования, он может отправляться домой. В послеоперационный период на протяжении 3 дней пациент должен применять глазные капли с антибиотиком и носить лечебные линзы.
Восстановление зрения в среднем длится 4—5 недель. Сразу после фоторефракционной кератэктомии может отмечаться ухудшение остроты или отсутствие изменений, но это не значит, что операция прошла неудачно. Когда клетки роговицы регенерируют, будет виден эффект лечебной процедуры. На протяжении 3—5 дней может быть боль в глазах, жжение, светобоязнь и слезотечение, поэтому рекомендуется использовать солнцезащитные очки и не перенапрягать глаза.
Послеоперационный период также включает гигиенические процедуры. Использование лечебных линз после ФРК на некоторое время защищает глаза, но в дальнейшем пациент должен сам следить за гигиеной. При попадании пыли или других мелких частиц запрещается незащищенными пальцами извлекать их. Для этого необходимо использовать стерильный материал или специальный раствор.
Вернуться к оглавлениюРеабилитации имеет важное значение для восстановления зрения после фоторефракционной кератэктомии, поскольку при правильном ведении послеоперационного периода значительно снижается риск развития нежелательных реакций.
Противопоказания
ФРК не рекомендуется проводить при таких состояниях:
- истончение роговицы;
- отслойка сетчатки;
- сахарный диабет в анамнезе;
- ретинопатия;
- аллергия на местные анестетики;
- аутоиммунные патологии;
- тяжелые психические заболевания;
- сердечно-сосудистая недостаточность;
- глаукома;
- увеит;
- злокачественные новообразования органа зрения;
- эктопия.
Эти противопоказания относятся к абсолютным, но при компенсации патологических состояний возможно проведение ФРК. При этом высокий риск развития нежелательных эффектов или гипокоррекции. После неудачной фоторефракционной кератэктомии вероятно повторное проведение вмешательства, но не всегда оно является эффективным.
Вернуться к оглавлениюОсложнения
Коррекция зрения методом ФРК не всегда заканчивается улучшением остроты зрения. Возможны следующие негативные последствия:
- инфекционный кератит;
- гипер- или гипокоррекция;
- изменение зрительного восприятия;
- значительный болевой синдром;
- расплавление роговицы;
- кератоэктазия;
- фотофобия.
Такие осложнения зафиксированы у 7,3% больных после фоторефракционной кератэктомии. Это довольно низкий показатель, поэтому кератопластика относится к безопасным методам лечения. Тяжелые побочные реакции чаще наблюдаются у пациентов с сопутствующими иммунодефицитными состояниями, глубокими дистрофическими поражениями глазного яблока, у пожилых людей. Для каждого больного индивидуально рассчитывается риск возникновения осложнений, о чем он должен быть осведомлен.




 (3 оценок, среднее: 4,33 из 5)
(3 оценок, среднее: 4,33 из 5)


