Образование рубцов, деформация в тканях глаза, которая приводит к искажению зрения, требует кардинальной терапии. В таком случае рекомендуется пересадка роговицы глаза. Операция крайне опасная, но в 60—90% случаев помогает восстановить зрения. В ходе кератопластики происходит замена родной роговицы на донорскую ткань. В зависимости от масштаба операции рассматривают два вида: сквозная и послойная. Операция может вызвать ряд осложнений, материал для восстановления роговицы может отторгнуться. Поэтому послеоперационный период требует проведение реабилитационных мер и соблюдения четких правил.
Успешность операции зависит от первоначального состояния глаз пациента: рубцы удается убрать в 90% случаев, а эффективность лечения следов химических и лучевых травм не более 50%.
Показания
Пересадка роговицы назначается в том случае, когда консервативное лечение оказывается неэффективными. Необходимость проведения операции определяется лечащим врачом. Восстановление зрения таким методом процесс длительный, но часто это единственный метод устранение дефектов роговой оболочки. Показаниями для операции считаются следующие состояния:
- врожденные и приобретенные дистрофические состояния глазной оболочки;
- кератоконус кератоглобус;
- буллезная кератопатия;
- ожоговые и послеоперационные рубцы;
- рубцы после инфекционных и вирусных поражений;
- осложнения после химических ожогов;
- неправильная форма глазных оболочек.
Виды операции
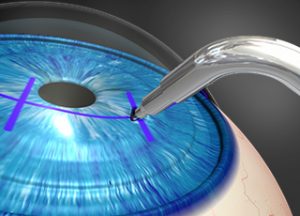
Кератопластика классифицируется в зависимости от повреждений и слоев, которые требуют замены. Выбрать нужный вид сможет только офтальмолог после диагностики. Чем меньше толщина удаленной ткани, тем больше шансов на эффективность операции. Более толстый материал трудно приживается. В зависимости от масштаба пересаженной ткани рассматривают два вида:
- Сквозная кератопластика. Метод предусматривает пересадку всех частей роговицы. Применяется такая операция реже и шансы на полное восстановление около 50%.
- Послойная кератопластика. Различают переднюю и заднюю методику, заменяется только поврежденный слой с той стороны, на которой обнаружены дефекты. Проведение кераторефракционных операций также не дает 100% гарантии, но значительно увеличивает шансы на выздоровление.
Подготовка
Трансплантация роговицы предусматривает предварительный диагностический этап. Подготовка заключается в проведении необходимых исследований, которые определяют необходимость проведения операции и ряд возможных противопоказаний. Диагностику должен осуществлять офтальмохирург. Пациенту необходимо предоставить всю информацию о патологических процессах. Если обнаружены заболевания, которые вызывают риски, назначается терапия для их устранения.
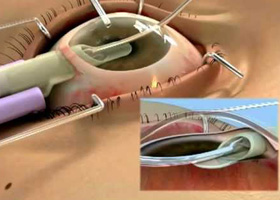
Важным моментом является подготовка материала для пересадки. Пластика предусматривает удаление поврежденной ткани и помещение на ее место донорской. Ее берут со здорового глаза умершего человека, предварительно, получая согласие родных. В этой процедуре не важны родственные связи между донором и пациентом, процент отторжения зависит от размера пересадочной ткани и индивидуальных особенностей пациента. Перед пересадкой донорскую ткань всегда тщательно проверяют на наличии вирусных и инфекционных следов. Если есть болезнь трансплантата, материал уничтожается.
Вернуться к оглавлениюКак проходит операция?
Пересадка роговицы проводится в стационарном режиме, для этого выделяется один день, длительная госпитализация не нужна. Хирург после проведенной диагностики уже знает, какую часть оболочки нужно удалять, поэтому подготовленный донорский материал полностью отвечает размерам удаленного. Операция может проводиться под общей и местной анестезией. Вид обезболивания определяет пациент самостоятельно. Но лучше использовать метод местной анестезии, она обеспечивает недвижимость пациента, он не дергается во время операции, что значительно снижает риск повреждений.
Процедура проводится под микроскопом. С помощью лазера хирург аккуратно удаляет поврежденную ткань с роговицы. На ее место помещают донорский материал и фиксируют швами по контурам. Более легкими считаются операции, при которых удаляют только переднюю часть оболочки, полная замена роговицы повышает риск отторжения. Снятие швов происходит не раньше, чем через 3—4 месяца. Это период может длиться более года, в зависимости от глубины процедуры.
Вернуться к оглавлениюПротивопоказания
Существуют ограничения для проведения кератопластики глаз, они определяются в процессе диагностики. К относительным противопоказаниям относятся заболевания сердечно-сосудистой системы и патологии легких. Если у человека обнаружены активные локальные очаги воспаления, операция отлаживается до тех пор, пока они не устранены. Категорически противопоказано проводить кератопластику при наличии таких состояний:
- воспаление глазного яблока;
- непроходимость канала слез;
- повышенный уровень внутриглазного давления;
- гемофилия на фоне сахарного диабета;
- кровеносное бельмо.
Вернуться к оглавлениюС большой осторожностью операцию проводят беременным и женщинам в период лактации, лучше отложить ее на время. Послеоперационный период предусматривает прием препаратов, которые могут создать негативное влияние.
Возможные осложнения
О возможных негативных последствиях кератопластики пациента предупреждают заранее. Во время проведения и после операции могут возникнуть осложнения. Самым опасным случаем считается отторжение пересаженной роговицы, при этом необходима дополнительная процедура. Пересадка безрезультатна, и если вовремя не провести микрохирургическую операцию, зрение может еще более ухудшиться. Отторжение может произойти на любом сроке реабилитации, при этом возникают болезненные ощущения, зуд и светобоязнь, дискомфорт. В качестве негативных последствий кератопластики возникают и другие состояния:
- воспалительный процесс на фоне инфицирования;
- кровотечение;
- скачки ВГД;
- отек макулы;
- астигматизм.
Восстановление
Длительность реабилитации зависит от разновидности проведенной операции. Глаза после кератопластики очень чувствительны, поэтому налаживают повязку, позже ее меняют на очки, которые нужно носить до полного заживления. На протяжении этого времени пациент регулярно осматривается офтальмологом. В среднем реабилитация длится около года, сквозная пересадка предусматривает более длительный период, нежели послойная.
Для улучшения состояния пациенту назначают местные антибактериальные средства на протяжении первых недель, они снимают риск инфицирования. Глюкокортикоиды в виде капель назначаются 12—18 месяцев, их действие направлено на снятие воспаления и регенерацию. Важно сократить физические нагрузки, которые повышают АД и соответственно внутриглазное давление. Такой процесс способен спровоцировать отторжение пересаженной ткани.




 (4 оценок, среднее: 4,00 из 5)
(4 оценок, среднее: 4,00 из 5)


