В офтальмологической практике используется множество тестовых методик. Тест Ширмера применяют с целью определения уровня продукции слезной жидкости. Это актуально при синдроме сухого глаза и при воспалении конъюнктивы или роговицы. Методика проста для выполнения, поэтому провести ее возможно даже в условиях амбулатории. Опираясь на результаты, выделяют 3 степени нарушения слезообразования. Одного этого метода недостаточно для постановки диагноза. Диагностика должна быть комплексной. Но он помогает провести экспресс-тестирование возможных патологий органа зрения.
Показания и противопоказания
Тест Ширмера показан при наличии у пациента характерных жалоб. Если больной жалуется на боль в области носогубного треугольника, постоянное покраснение глазных белков, ощущение соринки в глазу, ему необходимо провести методику с целью определения дальнейшей тактики лечения. Показанием также является уже установленный диагноз синдрома сухого глаза. Ксерофтальмия возникает при длительной работе за компьютером или в условиях пониженной влажности. Поэтому проба помогает своевременно выявить проблему и начать патогенетическое лечение. Но существует ряд противопоказаний, при наличии которых тестирование проводить запрещено:
- Острый конъюнктивит. При воспалении конъюнктивы возможно ухудшение состояния пациента вследствие механического раздражения тест-полосками.
- Блефарит. При воспалительном поражении века возможно занесение инфекции в глаз при использовании полосок фильтровальной бумаги, необходимых для тестирования.
- Индивидуальная чувствительность к анестетикам, используемым при пробе Ширмера 2.
Как проводится этот метод исследования?
Проба Ширмера выполняется с помощью полосок «Офтолик» или «Алькон», изготовленных из фильтровальной бумаги. Эти тест-полоски хорошо пропитываются слезной жидкостью, подсчет количества которой является конечной целью проведения методики. Они закладываются за конъюнктиву на 5 мин. Этого достаточно, чтобы полоска размером 5 на 50 мм пропиталась слезной жидкостью. Результат подсчитывают с помощью измерения длины увлажненного участка. Постановка и извлечение фильтровальной бумаги производится осторожно и медленно, чтобы не повредить нежные структуры глазного яблока. Обязательно нужно придерживаться абсолютной стерильности, поскольку полоска, которая является инородным телом, способна нести на себе патогенные микроорганизмы.
Вернуться к оглавлениюПри проведении методики можно использовать местные анестезирующие средства. Но в отдельных случаях они несколько искажают картину. Кроме того, на анестетики у многих пациентов существует аллергия.
Проба Ширмера 1
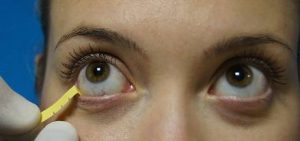
Этот вариант метода проводится с помощью коротких, не более 35 мм длиной, полосок. Последние 5 мм каждой загибают под углом 45°. Этот кончик закладывают под конъюнктиву. Пациент закрывает глаза. Ему позволяется моргать, если это будет необходимо. Доктор ожидает 5 мин., просит больного поднять веки и извлекает бумагу. Измеряется длина увлажненного участка и оцениваются результаты. При использовании этой методики нет местных обезболивающих капель. Это ведет к наличию неприятных ощущений, но устраняет вероятность ложноположительного результата.
Вернуться к оглавлениюПроба Ширмера 2
Этот модифицированный способ отличается применением анестетиков. Перед выполнением пробы пациенту закапывают в оба глаза анестезирующий медикамент. Остатки влаги удаляются с поверхности роговицы ватными турундами. Затем стимулируется слезоотделение. Для этого пациенту дают подышать специальными газами или просят его зевнуть. По результату судят о рефлекторной секреции слезной жидкости. Длится этот вариант теста в 2 раза меньше, чем предыдущий. Но у него существует недостаток. Если в постановке пробы используется анестетик, это ведет к ложноположительным результатам.
Вернуться к оглавлениюРезультаты метода

После проведения методики измерения увлажненного участка проводится оценка полученных показателей. Если наблюдаются отклонения, это свидетельствует о наличии у пациента обезвоживания, инфекционного воспаления, дефицита витамина А, синдрома сухого глаза, бельма, злокачественных заболеваний крови или ревматоидного артрита. Выделяют 3 степени нарушения слезопродукции и слезоотделения:
- Легкая. При ней образование слезы угнетено незначительно и полоска остается увлажненной от 9 до 14 мм в длину.
- Средняя. Синтез слезной жидкости при этой степени нарушения ее продукции снижен в дважды. Длина увлажненной части фильтровальной полосы составляет от 4 до 8 мм.
- Тяжелая. При ней образование слезной жидкости угнетено и длина влажного участка бумаги составляет менее 4 мм.
Норма слезопродукции по результатам методики
У пациентов с правильными показателями продукции слезной жидкости норма составляет увлажнение фильтровальной полоски на 15 мм и более. Существует поправка для людей старшего возраста. Если пациенту, который проходил тест, уже более 60 лет, нормой для него считается 10 мм влажной бумаги. Также относительно нормальным считается различие менее чем на 27% в длине увлажненных участков на тест-полосках, использованных в одном и другом глазу пациента. Поскольку проба является лишь методом функциональной диагностики, перед постановкой окончательного диагноза необходимо дообследование.







